- 診療時間:
- 9:30~12:30/15:00~19:00
- 休診日:
- 土曜・日曜午後・祝日

つづきレディスクリニックHOME子宮がん検診の特徴と検診の流れ
子宮頸がんは女性特有のがんとしては、乳がんの次に“罹患率(りかんりつ)”が高く、特に20~30代のがんでは第1位となっています。日本では、毎年約10,000人もの女性が新たに子宮頸がんにかかり、約3,000人が子宮頸がんで亡くなっています。計算してみると、およそ1日に約10人の方が亡くなっています。子宮頸がんは、初期では無症状であることが多く、自分では気づくことができませんが、検診によりがんになる前に発見することができます。
一方、子宮体がんも食生活の欧米化などに伴い年々増えてきています。今では子宮がんの中で非常に割合の少ないがんでしたが、近年は子宮頸がんとならび50%程度を占めるようになり増加傾向にあります。こちらも症状が出てからでは遅いので早めに検診を行いましょう。
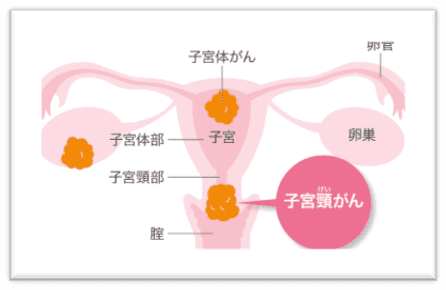
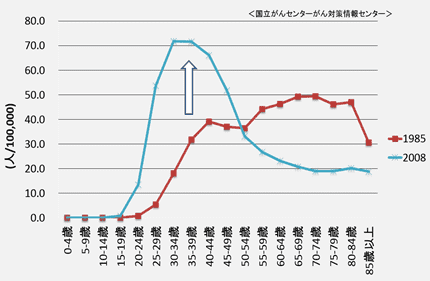
子宮がんには、子宮の入り口にできる『子宮頸がん』と、子宮の奥の方にできる『子宮体がん』があります。子宮頸がんは、生命の危険はもちろんのこと、若い女性の出産の可能性を奪う可能性がある病気です。20~30代の女性が発症するがんの中で、近年、若い年齢でかかる人が増えています。国立がんセンターのグラフを示しますが、1985年では(赤いグラフ)年齢を重ねるごとに子宮頸がんにかかる人数が増加しています。一方、2008年には(青いグラフ)20から49歳までの人数が増加しており、特に30~34歳にピークがあります。このように若い年齢の子宮頸がんが増加しているのです。
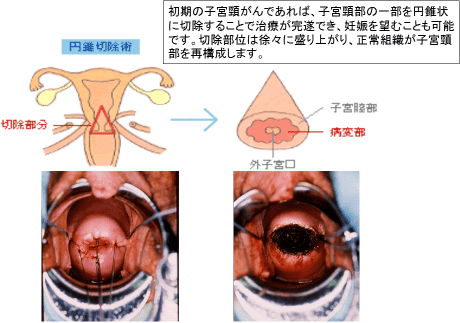
がんと聞くと怖いイメージで近寄りたくないと思いますが、何よりも危険なことは検査もせず放置しておくことです。子宮頸がんの特徴は、
子宮頸がんは、ほぼ100%がヒトパピローマウイルス(HPV)というウイルスに感染することで引き起こされます。発がん性のHPVは、多くの場合は性交渉によって子宮に感染し、低い割合ながらがんに進行します。HPVは女性の約80%が一度は感染するといわれるほどありふれたウイルスです。そのため、性交渉歴があるすべての女性が子宮頸がんを発症する危険性があります。
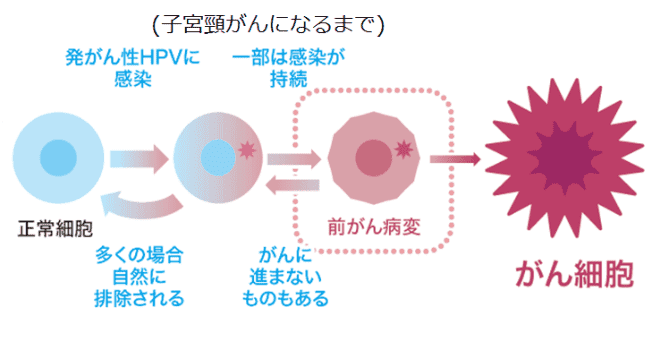
感染したHPVの多くは自然に消失します。また、HPV感染によって変化した細胞の多くも正常に戻ります。しかし、低い確率ではありますが、がんに進んでしまう場合があります。早めの検査と、その後の定期検診により生命と子宮を温存できる女性が一人でも増えることを切に願っています。
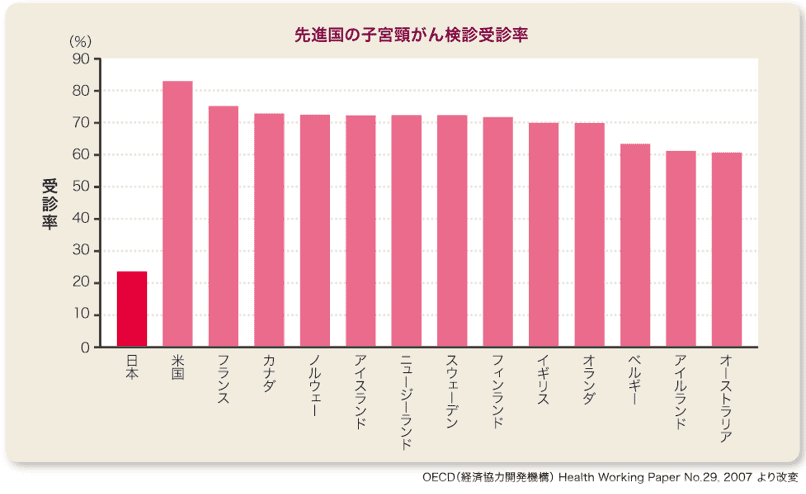
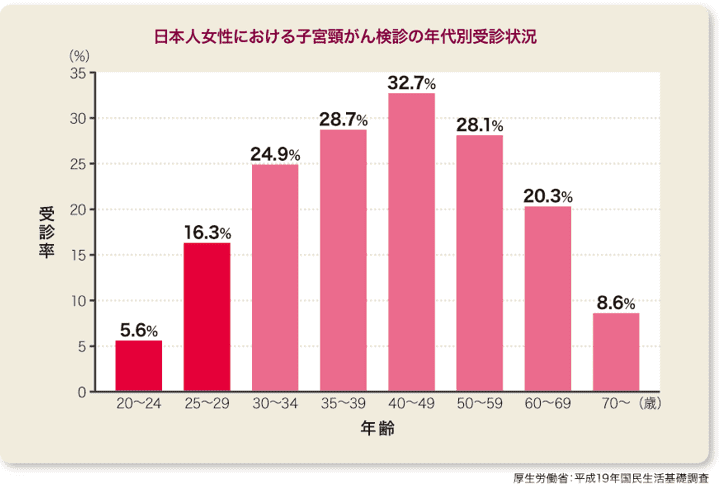
子宮頸がんは、初期では無症状であることが多く、自分では気づくことができませんが、検診によりがんになる前に発見することができます。海外での検診率は70%前後と多くの女性が検査しています。一方で、日本では約20%と検診率が非常に低いことが問題となっています。特に20代前半の女性は検診率が5%と、ほとんどの人が検診をしていません。
検診では、子宮の入り口を綿棒などでこすり、細胞を採取し、がんや今後がんになる可能性がある細胞の異常を検査します。まれに少量の出血がありますが、痛みはほとんどありません。検査結果によっては、HPVに感染しているかを調べる場合もあり、子宮頸部の現状と今後のがん発症の危険性が婦人科検診で知ることができます。
月経状況、妊娠歴、症状の有無などについてお聞きします。
 内診台に座っていただき、腟鏡という機器で子宮頸部を観察します。細い綿棒などで子宮頸部を触ることで細胞を採取します。痛みを感じる方はほとんどいません。これで子宮頸がん検診は終了です。
内診台に座っていただき、腟鏡という機器で子宮頸部を観察します。細い綿棒などで子宮頸部を触ることで細胞を採取します。痛みを感じる方はほとんどいません。これで子宮頸がん検診は終了です。
続いて、子宮体がん検診を希望される方は子宮口から細いチューブを挿入し子宮内部の細胞を擦過採取します。個人差はありますが、軽い痛みや押される感じをうけられるかもしれません。
 がん検診は、細胞を採取し、子宮にがん細胞が存在していないかをみる手技ですので、子宮筋腫や卵巣腫瘍などの有無は確認できません。婦人科の病気をみつけるという意味では子宮がん検診だけでは十分とはいえません。そこで、子宮がん検診の際に是非施行していただきたい検査として経腟超音波検査があります。婦人科診療において必須で最も頻用されている検査です。腟内に細い超音波プローブを挿入することで、壁越しに存在する子宮、卵巣を詳細に観察することができます。
がん検診は、細胞を採取し、子宮にがん細胞が存在していないかをみる手技ですので、子宮筋腫や卵巣腫瘍などの有無は確認できません。婦人科の病気をみつけるという意味では子宮がん検診だけでは十分とはいえません。そこで、子宮がん検診の際に是非施行していただきたい検査として経腟超音波検査があります。婦人科診療において必須で最も頻用されている検査です。腟内に細い超音波プローブを挿入することで、壁越しに存在する子宮、卵巣を詳細に観察することができます。
子宮筋腫は女性の30%で発症するとされ月経時の出血増加、腰痛、便秘などの原因になります。他にチョコレートのう腫に代表される子宮内膜症や卵巣腫瘍なども検索することができます。子宮と異なり卵巣がん検診はありませんので、卵巣がんを早期に発見するためには経腟超音波検査が最も重要となります。卵巣がんは進行するまで症状がでないがんとして知られていますので、子宮がん検診の際には経腟超音波検査を是非同時に施行することをお勧めします。
| 検査名 | 費用(税込) |
|---|---|
| 子宮がん検診 | 1,360円~ |